常常喜樂
人 若 賺 得 全 世 界 、 賠 上 自 己 的 生 命 、 有 甚 麼 益 處 呢 . 人 還 能 拿 甚 麼 換 生 命 呢 。http://zh.wikipedia.org/wiki/%E5%94%90%E6%B0%8F%E7%BB%BC%E5%90%88%E7%97%87
唐氏綜合症(21-三體綜合征,英文:Down syndrome 或 Down's syndrome)又在部分地區被俗稱為“國際臉”或“國際人”,包含一係列的遺傳病,其中最具代表性的第21對染色體的三體現象,會導致學習障礙、智力障礙等情況。這個病因的命名源自英國醫生約翰·朗頓·唐(John Langdon Down)。唐氏在19世紀末首次描述唐氏綜合症病理。
1866年,英國醫生約翰·朗頓·唐在學會首次發表了這一病症。它最早叫「蒙古症」或者「蒙古癡呆症」,因為唐醫生發現他的病人的麵部比正常人較寬,眼睛小而上挑,看起來與蒙古人種有類同之處。在現今醫學界認為這種叫法不尊重,也無醫學實際意義,而不再普遍使用。由於各國患者的麵容有相似的特征,唐氏綜合征病人也被稱為“國際人”。
1959年,法國遺傳學家傑羅姆·勒瓊(Jérôme LeJeune)發現唐氏綜合征是由人體的第21對染色體的三體變異造成的現象。這也是人類首次發現的染色體缺陷造成的疾病。但也有說法是他並非真正的發現者,他竊取了瑪爾特·戈蒂耶(Marthe Gautier)的成果。[1]
1961年,“唐氏綜合症”一詞由《柳葉刀》(The Lancet)的編輯首先使用。
1965年,WHO將此病症正式定名為“唐氏綜合征”。
概述
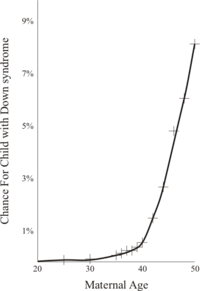
患有唐氏綜合症的機率與生活、教育水準或家庭背景等並沒有直接聯繫,估計約每750個新生嬰兒當中就有一個患有此先天綜合症,使之成為最常見的染色 體變異。年紀過輕及高齡產婦會有有較高機會誕下患有唐氏綜合症的嬰兒。在20到24歲之間,患病率為1/1250,到35歲為1/400, 到40歲為1/106,到45歲為1/25, 49歲為1/11。卵子形成過程中染色體不分離現象會隨產婦年齡增加而增加。雖然產婦生育唐氏患兒的風險隨其年齡增長而遞增,但因為年輕產婦遠多於高齡產 婦的關係,大約80%的綜合症患嬰都是35歲以下產婦所生。[2]故於2010年中起,香港的公立醫院由以往隻為合資格的35歲以上孕婦擴展至為所有年齡的孕婦作產前檢查。
另外也有多餘的染色體來自父親一方的情況,父方起因和母方起因的比例為1:4。外在涉及因素男方和女方比例64:1。[來源請求]患 病的潛在高風險家庭通常會被提議進行遺傳學諮詢和遺傳測試例如「羊水診斷」等,但此僅為小數。在絕大部份情況下,誕下唐氏綜合症的嬰兒是不受種族、膚色、 氣候、文化、宗教或任何其他因素所影響,所以每次唐氏綜合症的發生都是以不同方式出現的,就如隨機抽樣般。換言之,除非父母為唐氏綜合症的「帶有者」,否 則不會因為誕下了一個唐氏綜合症嬰兒,而有較高風險再次誕下唐氏嬰兒。
大部分唐氏綜合症人士均有輕至中度智障,在適應能力及學習能力上均會有不同程度的發展遲緩。在生理上因為染色體異變而引致健康及外表上的不同程度影響,例如健康上較大機會患有心臟病、弱視、弱聽、甲狀腺偏低、扁平足等。而外表上會扁鼻、眼睛上斜、口由前至後端距離較短等。部分唐氏綜合症患者青年期以後由於荷爾蒙或會引發抑鬱症等情緒問題。但總體上均性格開朗、熱愛音樂、直率樂觀、固執。有香港調查指出,27歲以後在身體機能上開始逐漸老化,容易出現記憶喪失、認知能力下降、情緒起伏等情況,患腦退化的比率較高。[來源請求]
生理特徵
以下特徵並非全部出現在患者身上,根據個人差異,也有身體特徵上不明顯的例子。 身材矮小,肌肉張力偏低,頸椎脆 弱。頭部長度較一般人短,麵部起伏較小,鼻子,眼睛之間的部分較低,眼角上挑,深雙眼皮。耳朵上方朝內側彎曲,耳朵整體看上去呈圓形而且位置較低。舌頭比 較大。脖子粗壯。手比較寬,手指較短,拇指和食指之間間隔較遠,小指缺少一個關節,向內彎曲。手掌的橫向紋路隻有一條(即掌相中的斷掌──感情線與頭腦線二合為一),指紋為弓狀。腳趾第一趾與第二趾之間間隔也比較大。
健康影響
唐氏綜合症患者伴隨有健康疾病的機率也較高,但並非所有疾病均會出現,也有完全健康的例子。
- 消化器官畸形,如先天性食道閉鎖症,十二指腸狹窄,鎖肛等
- 先天性心臟病,患病比率高達40%,尤其是心內膜不全比例較高,較嚴重者需進行手術治療
- 白內障,患病率為2%
- 急性白血病,患病率為1%
- 環軸間接不穩定性,患病率2-3%
- 甲狀腺疾病,患病率3%
- 癲癇,患病率10%
- 一時性骨髓異常增生症
- 眼異常,由角膜,水晶體異常引發近視,遠視,散光等
- 浸出性中耳炎,容易在內耳積蓄液體引發耳炎,影響聽覺
醫學研究
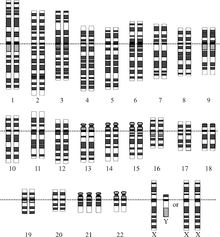
人體正常染色體按照大小順序編號由1到22號(第23號染色體即為性染色體),染色體早期的檢查中,曾誤認為唐氏綜合征患者較大的染色體是第21對,其後的研究表明是源於較小的染色體的異常。但是為了不引起混亂,將第21對與第22對的名稱對調,現在繼續沿用“第21對染色體三體變異”這一名稱。[來源請求]
唐氏綜合征患者的第21對染色體多出一條變成三條。第21對染色體是最小的染色體,其攜帶的遺傳信息也相對較少,比較其他染色體的三體變異現象屬於輕度先天異常。所以能將患病嬰兒正常產下的幾率較高。
有關嬰兒出生前可導致智力問題的疾病,以唐氏綜合症的研究最多及最詳盡。根據研究個案顯示,95%的患者的第21對染色體都有異常(變成有3條)的現象。而餘下的5%,都是因為在第21對染色體的相關部份重複了,比如各種第21對染色體的位置轉移。照病理學的臨床研究,患者的智力障礙從中度到重度的都有。
種類
基本上分為三種類型:
- 標準型第21對染色體三體變異(Trisomy 21):又稱廿一三體症,第21對染色體多出一條,細胞中有四十七條色體,占唐氏綜合征患者的90-95%
這大多是由通常第1減數分裂期的不分離造成的。也有在第2減數分裂時發生的情況。父母方通常都攜帶正常的染色體,嬰兒是偶然形成的三體異常。
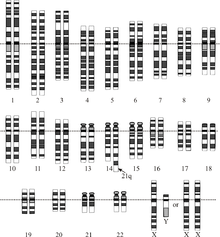
- 染色體易位型(Translocation):占全體比例的5-6%
細胞中多出一條染色體,附著在D組(第13、14、15對染色體)或者G組(第21對、22對染色體)的染色體上,特別容易出現在第14對或第21 對染色體上。易位型中一半左右是偶發性的,也就是父母雙方都是正常染色體。另外一半是遺傳性易位,父母有一方攜帶有這樣的染色體,這在家族中常能找到相同 病症的親屬。
- 無色體型(Mosaicism):占全體比例的1-3%
由第21對三體變異染色體結合體(占80%)和正常細胞結合體的體細胞分裂所產生的不分離造成。這種場合表現出來的臨床現象較輕。通常父母方染色體正常,染色體的不分離在受精卵的細胞分裂過程中偶然發生,造成嬰兒的部分細胞三體變異,部分細胞正常,極為罕見。
檢查
在妊娠11~13+6周,測量胎兒頸項透明層厚度(NT檢查)是篩查唐氏綜合征等染色體異常的敏感指標。62%~80%的先天愚型胎兒可表現出頸項透明層(NT)增厚(大於3mm)。在妊娠14~16周左右,對羊水進行染色體檢查可以明確判明患病與否。這種檢查在一般的婦產科醫院就能進行。
非侵入性胎兒染色體基因檢測(又稱新一代測序技術的非侵入性產前21三體綜合征檢測)是利用新一代深度測序技術對母體外周血血漿中提取遊離的DNA片段(來自母體和胎兒的DNA片段)進行高通量測序,並將測序結果進行生物信息分析(基於生物統計學基礎上)得出相關結果,比起傳統的穿刺羊水檢查更加安全。[來源請求]
但是根據各國相關規定不同,針對這種檢查的具體措施也有不同,比如在日本,基於一般的學會倫理規定,對這種出生前檢查不做積極的推薦,隻有在妊婦自行主張,如結婚的夫婦必須徵得雙方同意的情況下,醫院才給與實施檢查。檢查結果也是在確認妊婦希望得到通知後才告之。但是另一方麵,如英國出生前診斷作為一項國家政策,這種檢查十分普及。而香港現時亦為所有永久居民孕婦做免費產前檢查。
治療護理
嬰兒
由於此症為先天性,故沒有相應的治療方法。在幾十年前患者平均壽命隻有20歲左右,現在如果對此症連帶的疾病進行治療便能保持健康狀態,而且平均壽 命已經增加到50歲左右。唐氏綜合症人士如能及早介入(如職能治療、物理治療等)的教育和訓練,同樣可以發揮個人所能,甚至有的更通過努力完成了四年製大 學學業,公開就業,並作為唐氏綜合症大使,宣揚傷健共融的理念。
母親
通常生誕下患有唐氏綜合症的嬰兒對母親是很大的打擊,難於一時接受,所以對母親的情緒護理及支持尤為重要,而透過認識社會服務資源,甚至同路人的分享,均對家長提供有效的幫助。
社會爭議
檢查
出生前檢查現在受到廣泛的爭議。通常從醫學角度上講「針對35歲以上高齡妊婦的出生前檢查能高比例的發現病症」,但是這樣行為構成對唐氏綜合症患者 的歧視,以及人權倫理上的問題,所以受到患者以及人權組織等強烈的反對。但是另一方麵,一個家庭內如果有兩個患者會構成極大的負擔,一般為了防止第二胎同 樣患病父母通常都會進行出生前檢查。
在尚可接受墮胎的社會,會出現另一種爭議:大規模推廣高齡產婦的檢查後,唐氏綜合症新生兒數量隻有稍微減少,因為有許多低年齡的產婦並沒有被提醒要 做檢查,又或是一般孕婦如非高風險機會懷有唐氏綜合症嬰兒,不會作侵入性檢查(抽羊水/ 絨毛),以避免不必要的1%流產機會;因此對於各年齡的產婦都應該提醒有生出唐氏綜合症嬰兒的風險
墮胎
即使出生前檢查發現胎兒患有唐氏綜合征,根據各國法律的不同規定,關於墮胎的措施也不相同。
在中國大陸,如果檢查出嬰兒患有唐氏綜合征,可以依照父母的意願決定墮胎與否。
日本根據《母體保護法》規定,不認可由於胎兒的問題而進行的人工墮胎。 但是相關條文又說明「繼續妊娠或分娩會在身體或經濟理由上對母體健康造成顯著的傷害」或者「對母體來說構成極大的精神問題」或者「由於精神問題對母體構成 了極大的健康障礙」的情況下,妊娠未滿22周前可以人工墮胎。但是墮胎的必要性需要指定醫生的確認,能夠進行的醫療機構也有指定。自2013年4月起至 2014年4月對日本的7740位孕婦進行的產前檢查中,有113位從羊水檢查中得出有染色體病症,其中70人判定為唐氏症候群。最後110位孕婦決定墮 胎,2位流產,隻有1位孕婦選擇誕下患唐氏症候群的胎兒。[3]
流行文化
2008年7月20日,一位名叫希嘉·柏克絲(Helga Parks)的美國人,當她在許多年前於德國探 親時,患有這個病症的侄女便送了一個像她自己的洋娃。加上在該國經常利用這類公仔教導學童不要對殘疾人士存有偏見,於是她回國後便設立貿易公司,開始進口 這類娃娃。結果推出市場後,各界人士褒貶不一;有人認為可以加深對此類病人的認識,不過亦有人認為隻是標奇立異。而現時更有外國名牌時裝公司邀請唐氏綜合 症小孩擔任公司童裝模特兒,以顯示患有唐氏綜合症的人士同樣可以生有價值、活得美麗。[4][5][6]
註釋
- ^ 防止21-三體綜合征的基金會為何阻撓病因發現者受獎?http://www.guokr.com/article/437974/
- ^ CDC - Birth Defects, Down Syndrome - NCBDDD
- ^ 染色體異常、97%が中絶=1年で7700人受診、陽性1.8%―新出生前診斷. 時事通信社. 2014-06-27 [2014-06-27].
- ^ 明報:唐氏症娃娃惹爭議 推廣平等?標榜分別?[失效連結]
- ^ 明報:港唐氏症協會﹕公仔脫離視實[失效連結]
- ^ 明報:DNA變異 每800人一染症[失效連結]
參考資料
- 1.Beck, M.N. (1999). Expecting Adam. New York: Berkley Books.
- 2. Buckley, S. (2000). Living with Down Syndrome. Portsmouth, UK: The Down Syndrome Educational Trust.
- 3. Down Syndrome Research Foundation (2005). Bright Beginnings: A Guide for New Parents.
- 4. Buckinghamshire, UK: Down Syndrome Research Foundation.
- 5. Hassold, T.J., D. Patterson (1999). editors, Down Syndrome: A Promising Future, Together. New York: Wiley Liss.
- 6. Kingsley, J., M. Levitz (1994). Count us in—Growing up with Down Syndrome. San Diago: Harcourt Brace.
- 7. Pueschel, S.M., M. Sustrova (1997). editors, Adolescents with Down Syndrome: Toward a More Fulfilling Life. Baltimore, MD USA: Paul H. Brookes.
- 8. Selikowitz, M. (1997). Down Syndrome: The Facts, 2nd edition, Oxford: Oxford University Press.
- 9. Van Dyke, D.C., P.J. Mattheis; S. Schoon Eberly; and J. Williams (1995). Medical and Surgical Care for Children with Down Syndrome. Bethesda, MD USA: Woodbine House.
- 10. Zuckoff, M. (2002). Choosing Naia: A Family's Journey. New York: Beacon Press.
延伸閱讀
- Down Syndrome: The Facts. (1997), Selikowitz, M.(2nd ed.). Oxford, UK; New York, NY, USA: Oxford University Press.
- Down Syndrome: A Promising Future, Together. (1999), Hassold, T. J. and Patterson, D. (Eds.). New York, NY, USA: Wiley Liss.
- Count us in - Growing up with Down syndrome. (1994) Kingsley, J. and Levitz, M. (1994) San Diego, CA, USA: Harcourt Brace.
- Medical and Surgical Care for Children with Down Syndrome: A Guide for Parents. (1995) Van Dyke, D. C., Mattheis, P. J., Schoon Eberly, S., and Williams, J. Bethesda, MD, USA: Woodbine House.
- Adolescents with Down Syndrome: Toward a More Fulfilling Life. (1997) Pueschel, S. M. and Sustrova M. (Eds.) Baltimore, MA, USA: Paul H. Brookes Pub.
- Living with Down syndrome (2000), Buckley, S. Portsmouth, UK: The Down Syndrome Educational Trust.