26-27歲男病人,過去史自閉症,小時候有家暴史,現在和母親一起居住。 患癲癇多年。一天,發作癲癇10多次。 送到急診室。急診室氣管插管,上抗癲癇藥 Versed。
該我收病人,急診室已經找呼吸和神經科醫生會診,沒我什麽事。查了一下。 病人到急診室時,血糖是1.8 (mmol/L)。 急診室注射D50 葡萄糖,血糖升高到6 左右,很快又降到4 左右。 病人入院前,在服4個抗癲癇藥。大部分病人最多服兩個抗癲癇藥。 4個抗癲癇藥,還不能控製癲癇,太不尋常。我想:這個病人的癲癇,是不是低血糖所致?
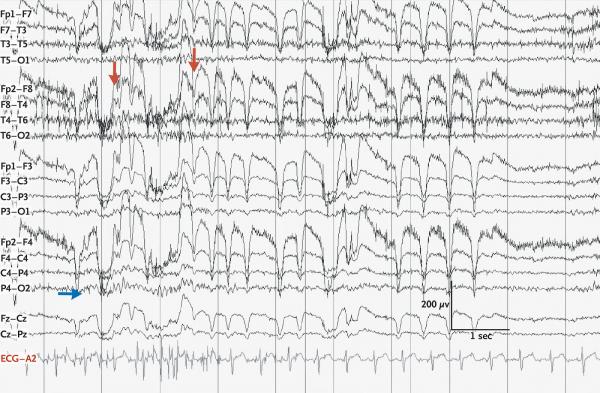
| 病人上了呼吸機,沒辦法查。就等著病人拔管再來追查。癲癇病人插管,是預防性插管。一旦癲癇控製了,可以很快拔管。這種病人,我往往是第二天就拔管。 在這裏,要4-5天才拔管。就等吧。 等待期間,查了一下病人糖化血紅蛋白,4.7%。 他的平均血糖是 4.3 左右。 這是很低的。我已經給病人持續輸10% 葡萄糖水,而血糖隻有5 左右。又隨機查了一下胰島素,相對較高。 血糖低,胰島素應該低而不是高。這個病人胰島素瘤的可能性很大。 過了4天,病人拔管。 下午去看病人。半睡半醒,可以回答問題。看他的模樣,是那種不合作,任性,有逆反心理的人。他似乎陷在他自己的世界裏,對什麽都漠不關心,包括他自己的病患。 我告訴他:他的癲癇發作太頻繁,有可能是血糖太低所致。我準備查一下,他是不是有胰島素瘤。如果是,治療了胰島素瘤,就可能控製癲癇。我需要他配合,問他願不願意合作。不願意,我隻能不查。要查,他可能72小時不能吃飯。他說願意合作。 呼吸科醫生大概看到我的逐日誌, 說有機會就查胰島素瘤,找內分泌會診。內分泌作了一大堆檢查,MRI、垂體功能、皮質激素刺激試驗。又上皮質激素,說病人可能有腎上腺皮質功能低下。我想,我不提胰島素瘤,沒人想起要查。我提到低血糖可能導致癲癇,需要排除胰島素瘤。內分泌就來查一大堆。 我告訴內分泌,說我準備作72小時饑餓試驗。饑餓試驗就是讓病人不吃飯。 查血糖,血糖低的時候,查胰島素,查C蛋白肽。正常情況下,血糖低,胰島素應該低。如果胰島素不低,反而高。病人可能有胰島素瘤。自身分泌的是胰島素前體,分泌後去掉C蛋白肽,成為胰島素。 如果是注射的胰島素,則沒有C蛋白肽。如果病人作假,自己注射胰島素,引起低血糖,則查不到C蛋白肽。我內分泌醫生能不能暫停皮質激素。因為皮質激素可以升高血糖,影響試驗。他說可以。給我建議,用他的饑餓試驗程序。 他的饑餓試驗程序很簡單。 讓病人禁食,每兩小時查一次血糖,血糖低於3.3, 每小時查一次血糖。血糖低於2.2,抽血查胰島素,C 蛋白肽,還有一大堆激素什麽的。這個饑餓試驗程序比標準的72小時饑餓試驗簡單多了。 不繁瑣,沒有抽病人多次血液。我決定采用他的程序。雖然我認為隻需要查胰島素。C 蛋白肽沒必要,這個病人住院多天,那麽多眼睛盯著,想作假都沒機會。其它激素更沒必要。沒必要也作吧,照顧情緒,和同事保持良好關係。 當天下醫囑,晚飯後開始禁食,每兩小時查血糖。同時把病人轉出ICU。 早晨,護士來短信。說病人癲癇發作。趕到病房。病人剛發生了一次癲癇。正在昏睡。問護士,說病人已經吃了早飯。饑餓試驗還沒有開始就失敗了。恨不得想罵幾句。看病人沒有癲癇,轉身離開。十幾分鍾後,護士又來短信,說病人又發作癲癇。又趕到病房。看病人上肢伸直,下肢顫抖,嘴角冒泡沫。氧飽和度從98% 下降到80%。檢查了一下他的上肢,僵硬無法搬動。這種症狀體征,不是典型的典型發作。 沒時間細想。 氧飽和度下降到那麽低是急症。必須馬上控製,不然腦缺氧太久,就成了植物人,至少成慢性腦病。病人已經自己把所有的靜脈插管都拔掉了。趕快作靜脈插管。同時肌肉注射Ativan。這段時間,病人癲癇停止5分鍾,再次發作,停止,發作,5-6次。靜脈插管終於插好,前後注射了4毫克Ativan。癲癇終於停止,病人似乎馬上恢複了知覺。 再次送到ICU。剛好碰到呼吸科醫生。呼吸科醫生說:這個病人是裝癲癇。不要給他插管,不要給他注射Ativan。另外,神經科醫生也懷疑他是裝癲癇。把神經科醫生的逐日誌讀了一下。說病人作了很多次腦電圖,都是陰性。神經科醫生沒有明說病人裝癲癇,但意思很清楚。雖然如此,神經科醫生仍然建議繼續服用那4個抗癲癇藥。 裝癲癇裝到氧飽度80% ? 我有點懷疑,至少我不能大意。 當天下午沒事,又轉出ICU。第6天早晨,又發作了兩次,很快控製了。 病人不合作,動輒就扯掉輸液管。對護士愛理不理。護士和Social worker 不斷來短信,問是不是讓病人出院。說神經科醫生都不管這個病人了,可以讓他出院。 這些護士,Social Worker 有意思。 有的病人,我要讓他們出院。這些護士要抗議,要拖延,好像很關心病人。這個病人還在發作癲癇。因為他粗魯、行為不好,她們就想把他趕出醫院。 這個病人也讓我頭痛。如此頻繁的“癲癇”,讓他出院不太合適。但是,把他留在醫院,我也沒辦法控製他的“癲癇”。等一天,讓我研究研究吧。 第7天,病人24小時內癲癇發作了2次,也許這是他的常規。一次一次發作癲癇,病人不合作。饑餓試驗隻能放棄了。 Social worker 來短信,說病人母親來電話,如果病人要出院,她會來接病人。Social worker 大概見我沒動靜,換一個方法來催我。我決定給病人母親打個電話,問問病人在家裏是什麽情況。電話打過去。病人母親告訴我,病人在家裏,一天要發作幾次癲癇。 聽起來她已經見慣不驚。問她為什麽把病人送到醫院。回答說她沒有準備把病人送到醫院。隻是病人的醫生說,發作太多了,應該送到醫院。 看來病人確實是每天發幾次癲癇。病人不想呆在醫院。 留在醫院,我也沒辦法讓控製他的癲癇。 就讓他出院吧。 病人出院了,我仍然搞不清楚,他的所謂癲癇是什麽原因。真癲癇? 肢體的抽動,不是典型的癲癇。是不是低血糖導致的癲癇? 低血糖引起的癲癇,也是真癲癇。假癲癇? 裝癲癇? 裝病,病人往往是想要得到什麽東西。大部分病人裝病,是想賴在醫院,想要止痛藥。這個病人根本不想呆在醫院,在家裏也是天天發作癲癇。他沒有裝病的動機,沒有裝病的收益。 群友1:如果是裝癲癇,氧飽和度變化如何解釋? 清醫:病人可以屏住呼吸。不過,要屏住呼吸不是那麽容易,大部分人都堅持不了。 這個病人還沒有搞清楚,又碰上2個癲癇病人: 第一個是一個60多歲的大娘。聽到醫院廣播呼叫快速反應小組。趕到病房,看見病人四肢左右顫抖,眼睛緊閉。顫抖不是典型的癲癇肢體運動。來不及分析,注射1毫克Ativan。 針頭剛拔出來,“癲癇”就停止。病人馬上清醒,回答我的問題。 第二個病人30 多歲女性,多年癲癇難以控製。入院那天,裝了一個迷走神經刺激器。迷走神經刺激用於治療頑固性癲癇,有效(降低癲癇發作50%)率30-40%。裝了刺激器後,要兩個星期才能使用。安裝完畢,病人回家。在家裏半小時發作了5-6次癲癇。送到醫院。 去看病人。聽家屬描述,像是癲癇大發作。 但是病人癲癇大發作後往往昏睡不醒,或者頭腦不清楚,無法交流。這個病人雖然哭哭啼啼,但是頭腦清楚,說不願意住院。 雖然不能肯定她是不是真的發作了幾次癲癇。仍然勸說病人住院,說有必要調整抗癲癇藥。病人同意留下。但是第二天早晨7點左右,病人自行離開醫院, 這叫 left against medical advice (AMA)。 三個病人都讓我困惑。他們究竟是真癲癇還是假癲癇? 真假都不象,還有什麽癲癇? 群友 2:是不是阿斯綜合征? 清醫:阿斯綜合征有可能導致癲癇,但是很少見。 我遇到過一次,大麵積心肌梗塞。阿斯綜合征是嚴重的疾病或者重病後果,病人不可能阿斯十幾年還活著。 找不到答案就別找了,何必自尋煩惱。誰知道,答案自動送上門,NEJM 來了一個病例報告。Case 10-2023: A 27-Year-Old Man with Convulsions N Engl J Med 2023; 388:1210-1218 DOI: 10.1056/NEJMcpc2211365 這是一個27歲的病人,也是多次發作癲癇。最後診斷是功能性癲癇(functional seizure)。 功能性癲癇精神病癲癇。是真的癲癇,但不是內科性癲癇。查了一下UpToDate, 叫精神病源性非癲癇性癲癇(Psychogenic nonepileptic seizures)。我很欣賞這個名稱, 非癲癇性癲癇。 不是癲癇的癲癇,不是腹瀉的腹瀉,不是心衰的心衰。 診斷:癲癇發作時作腦電圖,如果腦電圖陰性,加上精神病史,基本上可以診斷。 治療:1 逐漸停止抗癲癇藥。2 精神治療。或者說沒辦法治療。 群友 3:軀體形式障礙? 清醫:我最初也認為屬於軀體形式障礙(Somatic disorder)。 一個神經科醫生說是轉換障礙(Conversion disorder)。 查了一下, UpToDate 把功能性癲癇歸於轉換障礙。軀體形式障礙,病人對身體的症狀非常注意,為此焦慮。轉換障礙病人對自己的異常漠不關心。至少第一個病人,對他自己的癲癇並不在意。 這是NEJM 病例的腦電圖,沒有癲癇波。
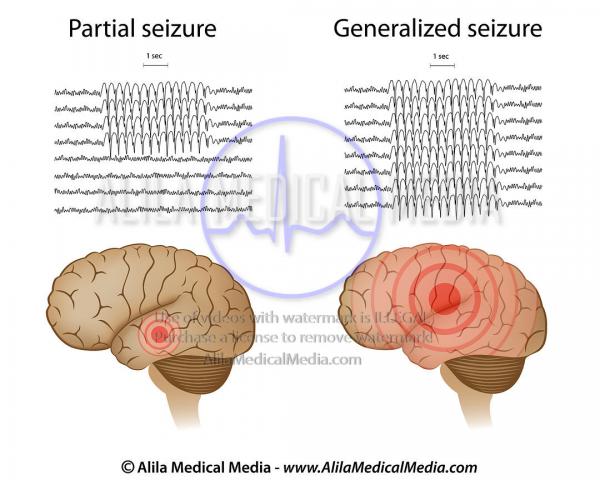
典型的癲癇腦電圖。左邊是局部癲癇,腦袋隻有局部癲癇波。右邊是癲癇大發作。彌漫性癲癇波。
不是癲癇的癲癇,不是搬磚的搬磚。 |